Leit(d)linien von Christian Stehle

Leit(d)linien

von Christian Stehle aus aus dem Low Carb – LCHF Magazin 1/2018 .
Auf seinem Blog „www.zuckersport.de“ schreibt Christian Stehle über sein Leben als Freizeit-Sportler mit Typ-1-Diabetes und gibt sich mit einfachen Antworten nicht zufrieden.
Es ist wieder so weit. Quartalstermin beim Diabetologen.
Als pflichtbewusster Typ-1-Diabetiker bin ich natürlich im Disease-Management-Programm (DMP) der Krankenkasse eingeschrieben. Dadurch muss ich regelmäßig zum Arzt zum Werte checken und werde darüber hinaus noch auf die üblichen Begleiterkrankungen untersucht. An sich eine super Sache, auch für den Arzt, denn der bekommt ein bisschen was zusätzlich für jeden DMP-Patienten und hat da mehr Handlungsspielraum. So weit, so gut.
Nun ist es also wieder an der Zeit. Turnusgemäß werden neben dem obligatorischen Blutzucker-Langzeitwert auch diverse andere Blutwerte überprüft. Neben der Nierenfunktion wird die Leberfunktion angeschaut sowie das Herz-Kreislauf-Risiko anhand der Blutfettwerte eingestuft.
Ein paar Tage später liegen die Laborwerte vor. Telefontermin Nachdem ich schon ein paar Mal hintereinander erhöhte Cholesterinwerte hatte, kam nun die Ärztin mit ernstem Ton und empfahl mir die Einnahme von Statinen, also Cholesterinsenkern. Mein LDL-Cholesterin müsse unbedingt unter die Grenze von 100 mg/dl, ansonsten hätte ich als Diabetiker ein stark erhöhtes
Infarktrisiko. Ich solle mir das überlegen.
Nun, das tat ich … und überlegte. Auf was für einer wissenschaftlichen Grundlage basiert diese Empfehlung, den Wert so stark zu senken? Mein Zucker-Langzeitwert war mit 5.2% wieder hervorragend und im Bereich eines Gesunden, weshalb hatte ich also ein erhöhtes Infarktrisiko? Dies ließ mir keine Ruhe und ich recherchierte.
Erster Anlaufpunkt ist die Leitlinie zur „Therapie des Diabetes mellitus Typ 1“ der Deutschen Diabetes Gesellschaft (1). Leitlinien sind beliebt, geben sie Ärzten doch evidenzbasierte Empfehlungen an die Hand, wie sie Patienten mit bestimmten Krankheiten behandeln können. Bezüglich Herz-Kreislauf-Erkrankungen steht darin die Empfehlung, auf „Störungen des Fettstoffwechsels“ hin zu untersuchen. Wie dies geschehen und bewertet werden soll, dazu gibt es keine Empfehlung. Fehlanzeige also. Kein Hinweis auf die Empfehlung, das LDL-Cholesterin unter 100 mg/dl zu drücken.
Also machte ich mich weiter auf die Suche.
Auf der Seite des Bundesverbandes niedergelassener Kardiologen dann ein erster Hinweis. Das Risiko eines Patienten soll anhand eines Scores berechnet werden. Diese Scores basieren auf epidemiologischen Untersuchungen. Es wurde also eine große Bevölkerungsgruppe über eine lange Zeit beobachtet und dann versucht, daraus Risikofaktoren für Herz-Kreislauf- Erkrankungen abzuleiten.
Dabei sind drei Scores gebräuchlich.
Der erste Score ist der europäische ESC-Score (2) aus dem Jahr 2005. Grundlage für diesen Score sind 12 Europäische Studien mit 250.000 Patienten, 3 Millionen Stichproben und 7.000 „Vorfällen“. Um sein persönliches Risiko abzuschätzen, gibt es hier den frei zugänglichen HeartScore-Rechner. Ich gebe meine Daten ein, das Ergebnis: Mein Risiko liegt unter 1%, in den nächsten 10 Jahren einen „Vorfall“ zu erleiden. Die abgefragten Risikomarker sind neben Alter und Geschlecht nur Blutdruck, Gesamtcholesterin, Raucherstatus und HDL-Cholesterin, also das „gute“ Cholesterin. Keine Frage nach Diabetes. Dieser Score hilft mir also nicht weiter.
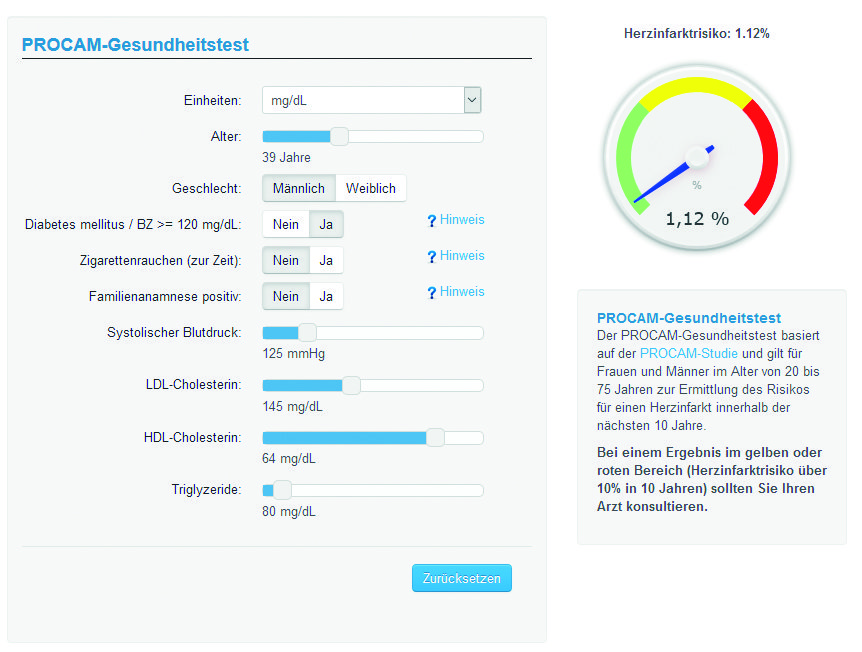
Komme ich zum zweiten Score, dem PROCAM-Score. Grundlage hier ist eine Untersuchung von 40.000 Menschen. Im Unterschied zum ESC-Score werden hier weitere Einflussfaktoren untersucht, unter anderem der Einfluss von Triglyzeriden, das „gute“ HDL-Cholesterin und endlich auch Diabetes. Bei der Assmann-Stiftung gibt es einen frei zugänglichen Risiko-Rechner (3). Ich bin gespannt. Mein Ergebnis: Trotz Diabetes liegt mein Risiko bei 1,32%. Hätte ich kein Diabetes, so wäre mein Risiko halbiert. Zum Vergleich: Das Risiko meiner Altersklasse liegt bei fast 4%.
Ich spiele etwas mit den Werten. Anscheinend wirken sich das niedrige Triglyzerid und das hohe „gute“ HDL-Cholesterin sehr positiv auf das Risiko aus.
Unter dem Rechner wird noch die Empfehlung genannt, ab einem Risiko von 10% den Arzt zu konsultieren. Ich bin weit davon entfernt. Warum also Statine?
Dann zum dritten Score, dem FRAMINGHAM-Score (4). Dieser basiert auf einer Untersuchung in der Stadt Framingham, die seit den 40er Jahren läuft und mittlerweile in der 3. Generation durchgeführt wird. Bei der Berechnung meines Risikos werde ich nun endlich fündig. Generell wird hier dem Diabetes automatisch ein hohes Risiko zugeschrieben – egal wie der Score sonst ausgefallen wäre. In meinem Fall läge das Risiko sonst bei 2%, dank Diabetes ist das Risiko jedoch automatisch hoch und die Empfehlung lautet, unter anderem das LDL-Cholesterin zu senken. Bamm. Da war es also.
Warum bin ich nun automatisch Hochrisikopatient?
Ich schaue genauer auf die Zahlen. Verglichen mit der PROCAM-Studie wurden bei der FRAMINGHAM-Studie nur Diabetiker insgesamt untersucht, es wurde also keine Unterscheidung des Typs vorgenommen. Da um die 95% aller Diabetiker Typ-2 sind, ist es nicht verwunderlich, dass diese Gruppe vermehrt übergewichtig ist, einen erhöhten Blutdruck hat, weniger Sport treibt und entsprechend ein mehr als doppelt so hohes Risiko wie der gesunde Rest der Bevölkerung hat. Doch auf den typischen Typ-1-Diabetiker trifft dies nach meiner Erfahrung in den meisten Fälle nicht zu. Im Gegenteil, viele, die ich kenne, sind sportlich aktiv und managen penibel ihren Blutzuckerspiegel mit Insulin. Das, nebenbei gesagt, viel effizienter wirkt als die üblichen Zuckertabletten von Typ-2-Diabetikern und niedrigere Werte ermöglicht. Wirklich überzeugend ist diese Studie für mich also nicht.
Aber gibt es keine Untersuchung zum Risiko von Typ-1-Diabetikern?
Doch, die gibt es. Beispielsweise die EDIC-Studie. Anstatt nur die Blutfettwerte als Einflussgrößen zu sehen, werden hier auch die Ursachen genannt, weshalb es bei Diabetikern schlussendlich zu Problemen kommen kann (5). Diese sind oxidativer Stress, chronische Entzündungen, Thrombosen, Neuropathien und natürlich die Folgen von Unterzuckerungen durch zu hohe Insulingaben. Das Fazit der Studie ist entlarvend: Alleine durch ein intensiviertes Insulin- und Blutglukosemanagement kann man das Risiko für Herz-Kreislauf-Vorfälle bei Diabetikern halbieren. Halbieren?
Der Grund für ein erhöhtes Infarktrisiko ist somit hauptsächlich ein hoher Blutzuckerspiegel. Dieser führt zu oxidativem Stress in den Arterien, zu chronischen Entzündungen und schlussendlich dazu, dass sich Cholesterin ablagert und versucht, die angegriffenen Arterien zu reparieren. Als Diabetiker mit einer gut formulierten LCHF-Ernährung habe ich einen Blutzuckerspiegel, der dem eines gesunden Menschen entspricht. Ich habe durch die wenigen Kohlenhydrate in der Nahrung keine Blutzuckerspitzen, weniger sogar als viele gesunden Menschen, die sich „normal“ mit Nudeln und Weißbrot ernähren. Zudem ist durch die geringe Dosis an Insulin, die ich für die Nahrung benötige, ein Unterzuckern nahezu ausgeschlossen. Das „gute“ arterienschützende HDL-Cholesterin steigt in der Regel an, und die Triglyzeride, die ebenfalls einen Einfluss auf das Risiko zeigen, sinken.
Meine Ärztin meinte, ich solle mir das mit den Statinen überlegen. Ich habe das getan.
Bildrechte: Christian Stehle, Procam-Risiko-Test der Assmann-Stiftung
Neuigkeiten
Sie möchten das Neueste aus dem Bereich Gesundheit und Ernährung erfahren? Prima, dann abonnieren Sie unseren Blog hier: https://lchf-deutschland.de/service/blog-abonnieren/