Die häufigsten Argumente gegen LCHF und wie Du ihnen begegnen kannst


Julia Tulipan – Paleo Low Carb
Heute hat Julia Tulipan von Paleo Low Carb einen besonderen Gastartikel für uns. Argumente gegen die gesunde LCHF-Ernährung haben wir alle schon einmal gehört. Nun wissen wir, wie wir ihnen begegnen können. Julia ist auch Redakteurin des Low Carb – LCHF Magazins und Dozentin in der LCHF Akademie.
Die häufigsten Argumente gegen LCHF und wie Du ihnen begegnen kannst
Sei es jetzt bei diversen Weiterbildungen, in Zeitungsartikeln oder Diskussionen mit Diätologen, Ernährungswissenschaftler und Ärzten, es gibt einfach gewisse „Argumente“ die immer wieder und wieder vorgebracht werden. Meistens geht es um Punkte wie Cholesterin, gesättigtes Fett, wir brauchen doch Kohlenhydrate und die Proteinmenge im Allgemeinen. Doch eins nach dem anderen.
Alle low-carb Diäten werden in einen Topf geworfen Es beginnt schon meistens damit, dass in der Diskussion nicht zwischen den verschiedenen low-carb Diäten unterschieden wird. Was sehr wohl ein Problem ist, denn die Wirkung der LC Diät ist sehr verschieden, ist sie high-fat oder high-protein. Also sollte man zu aller erst in der Diskussion versuchen, die Begrifflichkeiten zu definieren damit man auch wirklich vom Gleichen spricht. Ich spreche immer von einer high-fat, low-carb und moderate-protein Diät (LCHF). Spreche ich von einer ketogenen Ernährung, dann benenne ich diese auch entsprechend.
Low-Carb Diäten enthalten zu viel Eiweiß
 LCHF, Paleo und Keto sind moderat bis niedrig in ihrem Proteingehalt. Dieses Argument zeigt, dass nicht zwischen den LC-Diäten unterschieden wird, und / oder kein Fachwissen vorliegt. Es gibt einige LC-Diäten, die high-protein sind, wie zum Beispiel die Southbeach Diet oder die Hollywood Diet, doch weder Paleo noch LCHF noch Keto haben einen hohen Proteingehalt. Man liegt irgendwo zwischen 0,5 g/ kg Körpergewicht und 1,3 g/ kg Körpergewicht, je nach den individuellen Bedürfnissen des Einzelnen. Ob und wie weit ein höherer Proteinanteil überhaupt ein Problem darstellt ist fraglich. Eine Studie an trainierten jungen Männern, die über 6 Monate hinweg eine high-protein diet (3,3 g/kg) konsumiert haben, konnte keine negativen Effekte, weder auf Nierenwerte noch Blutfettwerte, feststellen. Die Forscher bemerken, dass trotz eines signifikanten Anstiegs der Kalorienaufnahme, keine Zunahme von Körperfett zu messen war[1]. Die DGE und ÖGE empfehlen 0,8 g/kg Körpergewicht unabhängig vom Alter. Dies ist das Minimum, um keine Muskelmasse zu verlieren. Neuere Studien stellen diese Empfehlung in Frage, denn gerade im Alter scheint es einen erhöhten Bedarf an Protein zu geben. Moderat erhöhte Mengen von 1,5 g/ kg (oder 15-20% des täglichen Kalorienbedarfs) scheinen eine anzustrebende Menge zu sein[2].
LCHF, Paleo und Keto sind moderat bis niedrig in ihrem Proteingehalt. Dieses Argument zeigt, dass nicht zwischen den LC-Diäten unterschieden wird, und / oder kein Fachwissen vorliegt. Es gibt einige LC-Diäten, die high-protein sind, wie zum Beispiel die Southbeach Diet oder die Hollywood Diet, doch weder Paleo noch LCHF noch Keto haben einen hohen Proteingehalt. Man liegt irgendwo zwischen 0,5 g/ kg Körpergewicht und 1,3 g/ kg Körpergewicht, je nach den individuellen Bedürfnissen des Einzelnen. Ob und wie weit ein höherer Proteinanteil überhaupt ein Problem darstellt ist fraglich. Eine Studie an trainierten jungen Männern, die über 6 Monate hinweg eine high-protein diet (3,3 g/kg) konsumiert haben, konnte keine negativen Effekte, weder auf Nierenwerte noch Blutfettwerte, feststellen. Die Forscher bemerken, dass trotz eines signifikanten Anstiegs der Kalorienaufnahme, keine Zunahme von Körperfett zu messen war[1]. Die DGE und ÖGE empfehlen 0,8 g/kg Körpergewicht unabhängig vom Alter. Dies ist das Minimum, um keine Muskelmasse zu verlieren. Neuere Studien stellen diese Empfehlung in Frage, denn gerade im Alter scheint es einen erhöhten Bedarf an Protein zu geben. Moderat erhöhte Mengen von 1,5 g/ kg (oder 15-20% des täglichen Kalorienbedarfs) scheinen eine anzustrebende Menge zu sein[2].
Low-Carb Diäten verursachen Gicht, weil die Purinzufuhr hoch ist
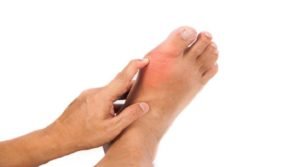 Dieses Argument haben wir ja schon etwas entkräftet, weil LCHF/ Keto und Paleo nicht high-protein sind. Trotzdem gibt es oft Bedenken, gerade weil auch Innereien auf dem Speiseplan stehen.
Dieses Argument haben wir ja schon etwas entkräftet, weil LCHF/ Keto und Paleo nicht high-protein sind. Trotzdem gibt es oft Bedenken, gerade weil auch Innereien auf dem Speiseplan stehen.
Harnsäure entsteht bei dem Abbau von Purinen und Fructose. Auf die Fructose gehe ich später ein, zuerst einmal ein paar Worte zu Purinen. Purine sind Basen aus denen DNA und RNA aufgebaut sind. Alle Zellen enthalten somit Purine. Es gibt allerdings Unterschiede im Puringehalt. Besonders purinhaltig sind Sardellen, Getreide und Leber. Die Bildung von Harnsäure ist ein normaler Prozess und, unter normalen physiologischen Bedingungen, wird die Harnsäure einfach über die Niere ausgeschieden.
Harnsäure schützt die Gefäße
Wenig bekannt ist, dass Harnsäure sogar einen schützenden Effekt hat. Harnsäure wirkt als Antioxidans und schützt die Blutgefäße vor Oxidation[3].
Purinreduktion, nur mäßig erfolgreich
Die Standardernährungsempfehlungen bei Gicht sind eine proteinarme und purinarme Kost. Es zeigt sich allerdings, dass diese Intervention, nur mäßige Erfolge hinsichtlich der Reduktion der Harnsäurewerte im Blut bringt[4]. Die Bedeutung von Insulinresistenz bei der Entstehung von Gicht wird dahingehend immer deutlicher. In einer Studie mit 13 Gichtpatienten fanden die Forscher, dass sich eine kalorienreduzierte/kohlenhydratreduzierte aber proteinreiche Ernährung POSITIV auf die Harnsäurewerte im Blut auswirkte[5].
Vorsicht! Liegt eine Nierenerkrankung vor, dann muss sehr wohl auf die Proteinaufnahme geachtet werden.
Welche Rolle spielt Entzündung?

Entzündung
Ein anderer Faktor, der bei Gicht eine große Rolle spielt, ist Entzündung. Wir sehen bei Gichtanfällen erhöhte Entzündungswerte (CRP und IL-6). CRP und IL-6 sind bei Gichtanfällen sowohl in der Gelenksflüssigkeit als auch im Blut erhöht.
Es liegt nahe, dass systemische, den ganzen Körper betreffende, Entzündung ein zentrales Element darstellte. Somit kann man annehmen, dass jede Ernährungsform, welche Entzündungsprozessen entgegenwirkt, als positiv angesehen werden kann. Besondere Bedeutung kommt hier sicherlich Zucker und der Omega-6 zu Omega-3 Ratio zu[6].
In meiner Erfahrung gehen Gichtanfälle nach der Umstellung auf LCHF deutlich zurück oder verschwinden sogar vollständig.
Kohlenhydratmangel kann Stimmungsschwankungen und Depressionen bringen
Zu aller erst muss man festhalten, dass es aus physiologischer Sicht keinen „Kohlenhydratmangel“ gibt. Kohlenhydrate sind keine essenziellen Nährstoffe. In der Not, kann der Körper alle Kohlenhydrate, die er benötigt selber herstellen. Im Gegensatz dazu gibt es essenzielle Aminosäuren und essenzielle Fettsäuren ohne die schwerwiegende Mangelerkrankungen auftreten.
Stimmungsschwankungen und Depressionen treten dann auf, wenn das zuckersüchtige Gehirn keinen Nachschub bekommt. Dieses Argument kommt mir ein wenig so vor, als ob ich einem Drogensüchtigen, Raucher oder Alkoholiker raten würde, lieber nicht mit der Droge aufzuhören, weil es ihm/ihr dann schlecht gehen würde. Das Gleiche gilt für den Umstieg von high-carb auf low-carb. Nach der ersten Umstellungsphase, welche üblicherweise 7 – 10 Tage dauert, hat der Körper die nötigen Umstellungsprozesse abgeschlossen. Die meisten sind überrascht wie viel Energie sie auf einmal haben, dass sie nach dem Essen nicht mehr müde werden, verbesserte Schlafqualität und allgemein eine stabilere Energieversorgung über den Tag haben.
Kohlenhydratmangel kann zu Heißhungerattacken führen
Das passiert nur, wenn der Körper nicht in der Lage ist ausreichend Fettsäuren und Ketonkörper als Alternative zur Verfügung zu stellen. Ist der Blutzucker stabil, dann kommt es auch nicht zu Heißhungerattacken. Eine LCHF Ernährung macht genau das. Blutzucker und somit Insulin bleiben stabil und Heißhungerattacken bleiben aus.
Der Körper kann Fett nicht in Glucose umwandeln
Fette werden im Körper als Triglyceride gespeichert und transportiert. Ein Triglycerid besteht aus drei Fettsäuren, die an ein Glycerol (=Glycerin) gebunden sind. Glycerin wird frei, wenn Triglyceride abgebaut werden. Glycerin kann in der Leber, unter der Wirkung des Enzyms Glycerokinase, zuerst zu Alpha-Glycerophosphat und dann in Dihydroxyacetonphosphat überführt werden. Dihydroxyacetonphosphat ist ein Zwischenprodukt der Glycolyse. Aus Fettsäuren selbst, kann der Körper keine Glucose synthetisieren[7].
Kohlenhydrate sind keine Dickmacher
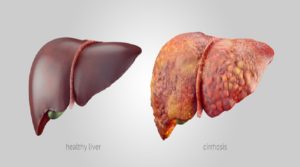
Durch zu viel Kohlenhydrate kann sich eine Fettleber und daraus eine Leberzirrhose entwicklen
Über solche Aussagen kann ich einfach nur schmunzeln. Man muss sich nur Fragen, womit Schweine oder andere Masttiere in der Landwirtschaft gefüttert werden, um sie fett werden zu lassen. Getreide, Mais, Rübe, Kastanien,… mit einem Wort – CARBS! Damit das Fleisch von Rindern, die den Großteil der Mast auf der Weide verbracht haben, stärker mit Fett durchzogen ist, werden sie am Schluss ihres Lebens mit Getreide gemästet, das wird dann als „grain-finnished“ bezeichnet.
Jeder hat sicher schon einmal von der Gänsestopfleber gehört. Eine grausame und tierquälerische Mastform, die in Österreich und Deutschland glücklicherweise verboten ist. Dabei wird Gänsen Maisbrei über ein Metallrohr direkt in den Magen gepumpt. Die Leber verfettet auf Grund der massiven Kohlenhydratlast. Beim Menschen nennt man das das „nicht alkoholische Fettleber“ und macht die bösen Fette dafür verantwortlich. Vielleicht sollten die Ernährungsexperten einmal einen Blick in die Landwirtschaft werfen.
Gefahr für Herz-Kreislauf-Erkrankungen, weil der Cholesterinspiegel ansteigt
Auch wenn leider viele Ärzte immer noch alleine auf das Gesamtcholesterin achten und basierend auf diesem auch Medikamente verschreiben, ist die Datenlage mehr als nur uneinheitlich. Ohne jetzt zu sehr in die Details zu gehen, hier zwei der wichtigsten Studien zu dem Thema.
Framingham Heart Study
Framingham ist ein Ort in Massachusetts (USA). Beginnend 1948 wurde ein Studie von nie da gewesener Größe ins Leben gerufen. Der Initiator war die NIH (National Institute for Health). Die Studie sollte ein für alle Mal klären, ob Cholesterin ein Risikomarker für Herz-Kreislauferkrankungen ist[8].
In den 1980er Jahren kam, 30 Jahre nach Beginn der Studie, eine Zusammenfassung der gesammelten Daten heraus.
Frauen und Männer:
TC* 205 – 264 mg/dl = kein Zusammenhang zu CVD**
50% der Leute mit Herzinfarkt, waren UNTER 220mg/dl
Männer zwischen 48 – 57 Jahre:
CVD↑ 183-222 mg/dl
CVD↓ 222-262 mg/dl
*TC = Total Cholesterol **CVD = Cardio Vascular Disease
Außerdem fanden die Forscher, dass pro 1mg/dl weniger Cholesterin, ein Anstieg von 11% der Sterblichkeit zu beobachten war[9].
„For each 1 mg/dl drop of cholesterol there was an 11% increase in coronary and total mortality“
Dies ist nur eine von vielen Studien und Meta-Analysen, die den Zusammenhang zwischen Cholesterin und Herz-Kreislauferkrankungen deutlich in Frage stellen.
Höher Cholesterinspiegel wirkt schützend im Alter[10]
In einer finnischen Studie mit 490 Senioren (>75 Jahre), fanden die Forscher heraus, dass Senioren mit einem niedrigen Gesamtcholesterin eine ERHÖHTE Sterblichkeit aufwiesen, als die Individuen mit einem erhöhten Cholesterinspiegel.
Keine Angst vor Eiern
 Auch wenn man sich noch uneins ist, ob erhöhte Cholesterinwerte im Blut nun ein Risiko darstellen, oder nicht. Dass Cholesterin in der Nahrung, keinen Einfluss auf Cholesterinwerte im Blut haben, und man daher auch keine Beschränkung dahingehend braucht, ist mittlerweile weithin bekannt.
Auch wenn man sich noch uneins ist, ob erhöhte Cholesterinwerte im Blut nun ein Risiko darstellen, oder nicht. Dass Cholesterin in der Nahrung, keinen Einfluss auf Cholesterinwerte im Blut haben, und man daher auch keine Beschränkung dahingehend braucht, ist mittlerweile weithin bekannt.
Dies sieht man auch in den neuen US Dietary Guidelines 2015. Sie geben KEIN Aufnahmelimit für Cholesterin aus der Nahrung an.- Bis dato galt die Empfehlung, nicht mehr als 300mg pro Tag zu sich zu nehmen. Diese Grenze fällt und Cholesterin ist KEIN „bedenklicher Nährstoff“ mehr –
“Cholesterol is no nutrient of concern” – US Dietary Guidelines 2015
Andere Blutfettwerte
Wesentlich verlässlichere Marker für die Herzgesundheit sind Triglyceride, HDL und die LDL-Partikelgröße[11] [12]. All diese Marker verbessern sich mit LCHF und Keto. Eine Meta-Analyse, die 2014 im „Annals of Internal Medicine“ publiziert wurde, kommt zu dem Schluss[13]:
„Current evidence does not clearly support cardiovascular guidelines that encourage high consumption of polyunsaturated fatty acids and low consumption of total saturated fats”
Weitere Studien:
2014, Nutrition
Dietary carbohydrate restriction is the most effective method (other than starvation) of reducing serum TGs and increasing high-density lipoprotein
Feinman, Richard David, et al. Dietary Carbohydrate restriction as the first approach in diabetes management. Critical review and evidence base.“ Nutrition (2014).
2010, American Journal of Clinical Nutrition
A meta-analysis of prospective epidemiologic studies showed that there is no significant evidence for concluding that dietary saturated fat is associated with an increased risk of CHD or CVD […]
Siri-Tarino, Patty W., et al. „Meta-analysis of prospective cohort studies evaluating the association of saturated fat with cardiovascular disease.“ The American journal of clinical nutrition (2010): ajcn-27725.
2013, Advances in Nutrition
The replacement of saturated fats in the diet with carbohydrates, especially sugars, has resulted in increased obesity and its associated health complications[..] The adverse health effects that have been associated with saturated fats in the past are most likely due to factors other than SFAs[…]
Lawrence, Glen D. „Dietary fats and health: dietary recommendations in the context of scientific evidence.“ Advances in Nutrition: An International Review Journal 4.3 (2013): 294-302.
2007, JAMA
In this study, premenopausal overweight and obese women assigned to follow the Atkins diet, which had the lowest carbohydrate intake, lost more weight and experienced more favorable overall metabolic effects at 12 months than women assigned to follow the Zone, Ornish, or LEARN diets.
Gardner, Christopher D., et al. „Comparison of the Atkins, Zone, Ornish, and LEARN diets for change in weight and related risk factors among overweight premenopausal women: the A TO Z Weight Loss Study: a randomized trial.“Jama 297.9 (2007): 969-977.
2017, World Heart Federation – Präsident Salim Yusuf
Ein weiterer Wendepunkt in Ernährungsfragen wird vom Kardiologenkongress in Davos (12. Februar 2017) gemeldet. Dort hielt der Vorsitzende der World Heart Federation, Prof. Salim Yusuf, einen revolutionären Vortrag „Nutrition and CVD: Data from 17 countries on 150’000 people – S. Yusuf“.
Was die Deutsche Gesellschaft für Interne Medizin zaghaft andeutet (siehe Blogartikel), klingt auf internationalem Niveau schon deutlich radikaler:
- „Wenn Kohlenhydrate 40 Prozent übersteigen, steigt auch das Risiko für Herzkreislaufkrankheiten deutlich an. Fett hingegen schützt das Herz“.
- „Im Gegensatz zur verbreiteten Meinung findet die gegenwärtige Empfehlung, gesättigtes Fett zu reduzieren, keine wissenschaftliche Grundlage“. Siehe YouTube Video min. 20:20.
- „Sie haben bestimmt schon von dem Buch `The Big Fat Surprise´von Nina Teicholz gehört. Sie hat die Welt der Ernährungswissenschaft erschüttert und sie hat recht“. Youtube Video min. 20:33.
- „Die Studien von Ancel Keys, die die Grundlage der Fettangst bilden, sind wissenschaftlicher Betrug“.
Titelbild: ©-azurita – Fotolia.com
www.LCHF-Deutschland.de und www.LCHF-Akademie.de
[1] Antonio, Jose, et al. „A high protein diet has no harmful effects: A one-year crossover study in resistance-trained males.“ Journal of Nutrition and Metabolism 2016 (2016).
[2] Wolfe, Robert R., Sharon L. Miller, and Kevin B. Miller. „Optimal protein intake in the elderly.“ Clinical Nutrition 27.5 (2008): 675-684.
[3] Fabbrini, Elisa, et al. „Effect of plasma uric acid on antioxidant capacity, oxidative stress, and insulin sensitivity in obese subjects.“ Diabetes 63.3 (2014): 976-981.
[4] Choi, Hyon K., et al. „Purine-rich foods, dairy and protein intake, and the risk of gout in men.“ New England Journal of Medicine 350.11 (2004): 1093-1103.
[5] Dessein, P. H., et al. „Beneficial effects of weight loss associated with moderate calorie/carbohydrate restriction, and increased proportional intake of protein and unsaturated fat on serum urate and lipoprotein levels in gout: a pilot study.“ Annals of the rheumatic diseases 59.7 (2000): 539-543.
[6] Patterson, E., et al. „Health implications of high dietary omega-6 polyunsaturated fatty acids.“ Journal of nutrition and metabolism 2012 (2012).
[7] K. Jungermann, H. Möhler (2011) “Biochemie – Ein Lehrbuch für Studierende der Medizin, Biologie und Pharmazie. Springer Verlag
[8] William Castelli, MD, Framingham Heart Study, Archives of Internal Medicine; Vol. 152, July 1992
[9] The Lipid Research Clinic’s coronary primary prevention trial results. 1. Reduction in incidence of coronary heart disease. JAMA 1984;251:351-64. http://www.ncbi.nlm.nih.gov/pubmed/6361299?dopt=Abstract
[10] Tuikkala, P. 2010. Serum total cholesterol levels and all-cause mortality in a home-dwelling elderly population: a six-year follow-up Scand J Prim Health Care. 28(2): 121–127
[11] Superko, H. Robert, Mary Nejedly, and Brenda Garrett. „Small LDL and its clinical importance as a new CAD risk factor: a female case study.“ Progress in cardiovascular nursing 17.4 (2002): 167-173.
[12] Cromwell, William C., et al. „LDL particle number and risk of future cardiovascular disease in the Framingham Offspring Study—implications for LDL management.“ Journal of clinical lipidology 1.6 (2007): 583-592.
[13]Rajiv Chowdhury Annals of Internal Medicine Reviews. 2014. Association of Dietary, Circulating, and Supplement Fatty Acids With Coronary Risk: A Systematic Review and Meta-Analysis






