
Vitamin D – Wieder nur ein Hype?
Der Artikel „Vitamin D – Wieder nur ein Hype?“ von Prof. Dr. med. Jörg Spitz ist zuerst im LCHF Magazin erschienen. Gerade in der aktuellen Zeit ist es extrem wichtig, sich mit Vitamin D optimal zu versorgen, deine Immunabwehr wird es Dir danken.
Vitamin D – Wieder nur ein Hype?
von Prof. Dr. med. Jörg Spitz
Nein, sicherlich nicht! Zwar führt ein Mangel bei Kleinkindern immer noch zu Knochenerweichung (Rachitis) und bei Erwachsenen zu Knochenschwund (Osteoporose).Diese auf den Knochenstoffwechsel begrenzte Sicht entspricht jedoch den Erkenntnissen aus dem vergangenen Jahrhundert. In den letzten Jahren ist es zu einem mehrfachen Paradigmenwechsel in Bezug auf Vitamin D gekommen. Der Grund dafür liegt in der Entdeckung, dass Vitamin D in seiner aktiven Form ein Hormon ist und fast alle Zellen des Körpers über Rezeptoren für dieses Hormon verfügen. Die Zellen können die aktive Form selbst aus Vitamin D herstellen, also unabhängig von der Nierenfunktion. Zu der altbekannten Wirkung auf den Knochenstoffwechsel kommen nunmehr vielfältige endokrine, autokrine und parakrine Funktionen hinzu, die zusammen den Stoffwechsel nahezu alle Organe betreffen. Unter anderem werden mehr als 2.000 Gene mithilfe von Vitamin D reguliert. Ferner dokumentieren zahlreiche nationale und internationale Studien einen bevölkerungsweiten Mangel an Vitamin D. Die häufig zitierte Einschätzung, es handele sich bei Vitamin D lediglich um einen neuen „Hype“ trifft somit nicht zu.
Die Quelle für Vitamin D ist nicht die Nahrung, wie der (alte) Name vermuten lässt. Vitamin D findet sich nur in geringen Mengen in den gängigen Nahrungsmitteln. Vielmehr stellt unsere Haut mithilfe der UVB-Strahlung im Sonnenlicht (oder aus einer künstliche UVB-Quelle wie die Höhensonne oder die Sonnenbank im Solarium) rund 90 % der benötigten Substanz aus einer in der Leber gebildeten Vorstufe her. Daher spricht man heute auch häufig vom Sonnenhormon, wenn man Vitamin D meint. In diesem Zusammenhang wird deutlich, dass die Haut durch diese Herstellung eines Hormons oder seiner Vorstufe zu einer Drüse, einem endokrinen Organ wird.
War man lange Zeit davon ausgegangen, dass der wesentliche Faktor bei der Entstehung eines Vitamin-D-Mangels die Höhe des Sonnenstandes bzw. der Breitengrad des Aufenthaltsortes ist (also die Intensität der lokalen UVB-Strahlung) so steht inzwischen fest, dass die wichtigste Ursache der aktuellen, weitverbreiteten Unterversorgung mit dem Sonnenhormon der Lebensstil der Menschen ist (vorwiegender Aufenthalt in Räumen, extensive Nutzung von „Sonnenblockern“ und verhüllende Kleidung). Dies gilt für sonnenarme Länder wie Deutschland genauso wie für sonnenreiche Länder wie Indien oder Arabien (Abb. 1).

Abb. 1: Vitamin-D-Mangel im sonnigen Indien infolge verhüllender Kleidung – nicht nur durch die traditionellen Kopftücher bei den Frauen, sondern auch durch moderne Jeans.
Wird eine ausreichend große Fläche nackter Haut (ohne Kleider, aber auch ohne Sonnencreme!) nicht regelmäßig der UVB-Strahlung der Sonne ausgesetzt, kann die Haut als endokrines Organ (Drüse) ihren Auftrag nicht erfüllen und Vitamin D herstellen. Da ist es egal, ob man in Florida, Korea oder Dubai lebt. Stellvertretend für die weltweite Mangelsituation sollen die Ergebnisse einer Dissertation mit 5.000 Blutproben eines Einsendelabors im Rhein-Maingebiet vorgestellt werden (Abb. 2). Die Abbildung zeigt eindrucksvoll, dass praktisch alle Altersgruppen im Mittel den Grenzwert von 30 ng/ml nicht erreichen.
Lediglich die Kleinstkinder weisen regelrechte Werte auf (Abb. 2). Diese normalen Spiegel stammen jedoch nicht von einer Sonnenexposition, sondern von der konsequenten Supplementation der Kinder in Deutschland mit pharmazeutisch hergestelltem Vitamin D zur Verhütung der Rachitis. Im zweiten Lebensjahr wird diese Vitamin-D-Gabe (bedauerlicherweise) beendet, wonach der Vitamin-D-Spiegel der Kinder auf das Niveau der restlichen Bevölkerung ohne Supplementation absinkt. Was dieser Mangel für die Entwicklung unserer Kinder bedeutet, wissen wir noch nicht, da das Phänomen neu ist. Angesichts der zahlreichen Aufgaben des Sonnenhormons im Körper verspricht diese Entwicklung jedoch nichts Gutes.
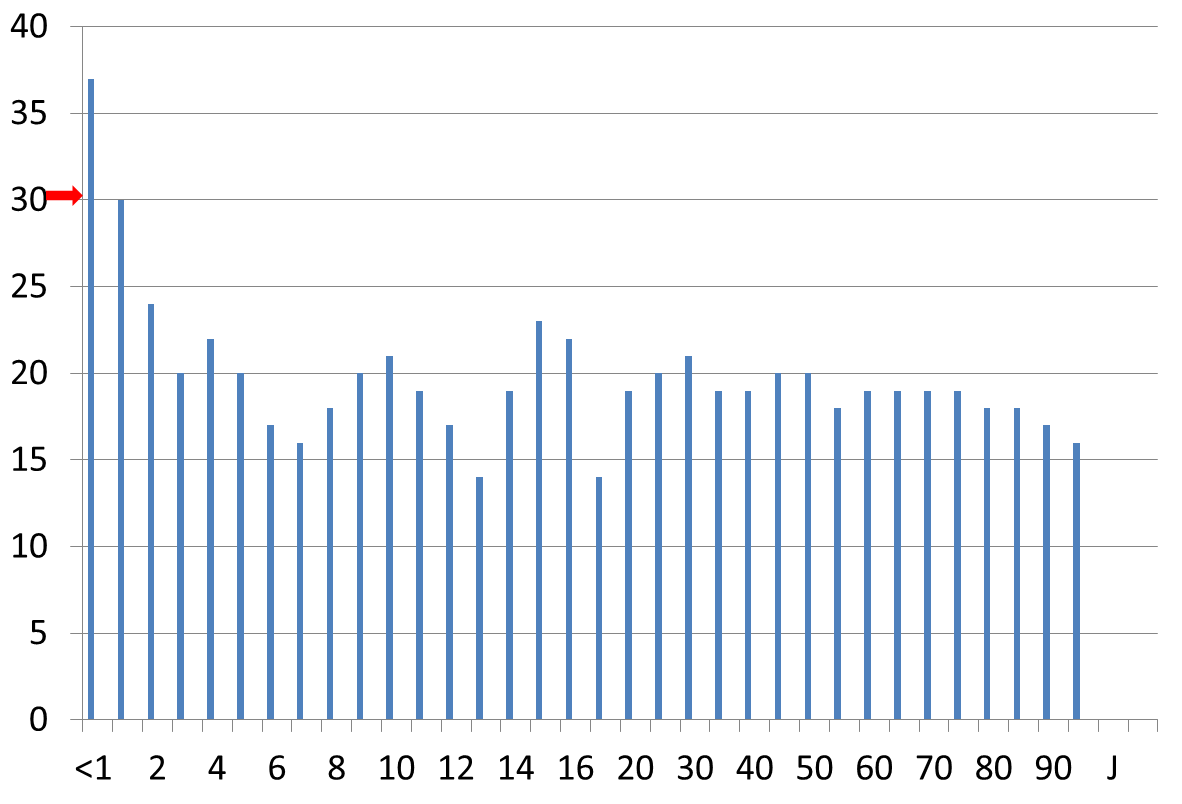
Abb. 2: Vitamin-D-Spiegel (ng/ml) von >5.000 Patienten zwischen dem 1. und 95. Lebensjahr. Abgesehen von den routinemäßig zur Vorbeugung gegen Rachitis mit Vitamin D versorgten Kindern im ersten Lebensjahr weisen nahezu alle untersuchten Personen einen mehr oder weniger ausgeprägten Vitamin D-Mangel auf (Dissertation U. Lemberg 2012).
Leider äußert sich ein Vitamin-D-Mangel lange Zeit klinisch nur durch unspezifische Symptomen (verstärkte Müdigkeit, Abgeschlagenheit, Muskelschwäche, vermehrte Neigung zu Allergien etc.), sodass in aller Regel die richtige Diagnose nicht gestellt wird. Es erscheint daher ratsam, grundsätzlich die individuelle Versorgungssituation durch eine Blutuntersuchung abzuklären. Einzelheiten zur Kompensation des weit verbreiteten Mangels werden am Ende des Artikels erläutert.
Eine umfassende Darstellung aller positiven Eigenschaften von Vitamin D sprengt bei weitem den Umfang dieses Artikels. Inzwischen finden sich alleine in der internationalen Datenbank „pubmed“ mehr als 26.000 Artikel zum Thema Vitamin D. Die nachstehende Tabelle gibt daher lediglich die wesentlichsten Punkte wieder. Es sollen jedoch exemplarisch drei bedeutende Aspekte der neuen Wirkungen von Vitamin D, nämlich auf das Immunsystem, den Diabetes und die Tumorentstehung, etwas genauer vorgestellt werden.
Vitamin D
- senkt den Blutdruck
- fördert das angeborene und erworbene Immunsystem
- produziert körpereigene Antibiotika (AMP)
- schützt die Nervenzellen (zum Beispiel vor MS)
- bremst die Krebsentwicklung
- verhindert die Bildung von Metastasen
- fördert und schützt die Schwangerschaft
- verbessert die Überlebensrate von KHK-Patienten(Koronare-Herz-Krankheit)
- reduziert das Risiko für Diabetes Typ I und Typ II
- schützt vor peripherer arterieller Verschlusserkrankung
- kräftigt die Muskulatur und verzögert die Pflegebedürftigkeit im Alter
Tab. 1: Bedeutung von Vitamin D für unsere Gesundheit (unvollständige Aufzählung)
Vitamin D und das Immunsystem
Vitamin D beeinflusst das angeborene und das erworbene Immunsystem: Es hemmt überschießende, und damit für den Körper schädliche Immunreaktionen und verhindert oder mäßigt dadurch die Ausprägung von Autoimmunerkrankungen wie Colitis ulcerosa, Morbus Crohn, Diabetes Typ I, Multiple Sklerose und Rheuma, um nur einige zu nennen. Des Weiteren regt Vitamin D die Produktion von körpereigenen Antibiotika an (Defensine und antimikrobielle Proteine), mit denen eingedrungene Bakterien und Viren bekämpft werden. Dies betrifft sowohl „schwere“ Infektionskrankheiten wie Tuberkulose als auch „banale“ virale Infekte mit erheblichen Konsequenzen für den Alltag.
Üblicherweise wird den Forschungsberichten über Vitamin D angelastet, dass sie nur assoziativ seien und daher im Sinne der evidenzbasierten Medizin keine genügende Beweiskraft besitzen. Dieser Vorbehalt wird für das Immunsystem unter anderem durch eine Studie von japanischen Kollegen widerlegt. Sie verabreichten 334 Schulkindern von Dezember 2008 bis März 2009 randomisiert, doppelblind und Placebo kontrolliert 1.200 IE Vitamin D pro Tag. In der Therapiegruppe reduzierte sich das Risiko für eine Influenza-A_Infektion um 64%! Noch beeindruckender sind jedoch bei dieser Untersuchung die Ergebnisse in Bezug auf Asthma: hier reduzierte Vitamin D die Anfallshäufigkeit um 83% (Abb. 3).
Aber nicht nur bei harmlosen Grippeviren wirkt das Sonnenhormon, sondern z. B. auch bei Infektionen mit schwierigen Keimen wie den Tuberkelbakterien. Daher waren die Luftkurorte in den Bergen in Wirklichkeit Sonnenkurorte, in denen früher die Tuberkulose durch Liegekuren in der Sonne nicht nur behandelt, sondern in vielen Fällen auch geheilt wurde. Mit der Entwicklung schnellwirkender Antibiotika ist diese Behandlung rasch in Vergessenheit geraten. Neue, evidenzbasierte Forschungsergebnisse zeigen allerdings, dass mithilfe von Vitamin D sogar die Dauer der medikamentösen Therapie der Tuberkulose verkürzt werden kann.
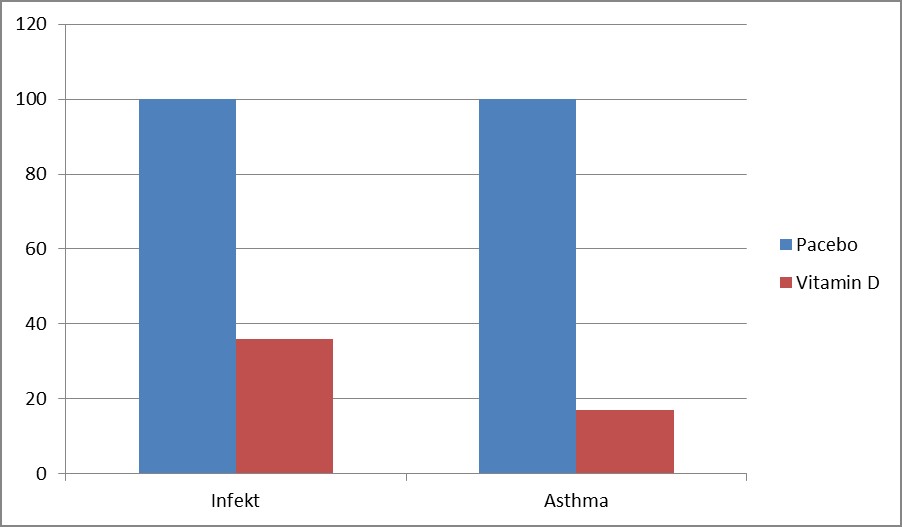
Abb. 3: Effekt einer Vitamin-D-Supplementation auf die Erkrankungshäufigkeit (Influenza A und Asthma) japanischer Schulkinder (nach Urashima 2010).
Vitamin D und Diabetes
Sicherlich trägt der Diabetes seine deutsche Bezeichnung „Zuckerkrankheit“ zu Recht, da die unphysiologisch hohe Zuckerzufuhr vom Körper nicht verkraftet wird. Allerdings ist auch der Diabetes – wie praktisch alle anderen Zivilisationserkrankungen – auf multifaktorielle Ursachen zurückzuführen. Neben der fehlenden Bewegung gehört auch der Vitamin-D-Mangel zu diesen weiteren Ursachen. Diese Aussage gilt sowohl für den Diabetes Typ 1 als auch den Diabetes Typ 2. Die letztere Form wurde früher „Altersdiabetes“ genannt, da sie üblicherweise erst im Alter auftrat, während der Diabetes Typ 1 sich klassischerweise bereits in jüngerem Alter manifestiert. Bedingt durch die vielfältigen Veränderungen unseres Lebensstils findet sich jetzt jedoch bereits bei Kindern im Alter von zwölf Jahren ein „Altersdiabetes“. Ungeachtet der unterschiedlichen Genese profitieren offensichtlich beide Erkrankungen nachhaltig von einer Verbesserung der Vitamin-D-Versorgung des Körpers. Dies gilt sowohl in Bezug auf die Bildung und die direkte Wirkung des Insulins als auch auf die fatalen Folge- und Begleiterkrankungen des Diabetes.
So wurden im Rahmen einer kanadischen Präventionsstudie 5.730 Teilnehmer ohne Diabetes Typ 2 wiederholt auf ihren Vitamin-D-Spiegel und das Vorliegen einer Insulin-Resistenz überprüft. Angesichts des bevölkerungsweiten Vitamin-D-Mangels in Kanada wurden die Teilnehmer ermuntert, unter anderem auch eine Vitamin-D-Supplementation durchzuführen. Das mittlere Kontrollintervall betrug 1,1 Jahre. Dabei stiegen die mittleren Vitamin-D-Spiegel von 35,6 auf 48,8 ng/ml an. Für Teilnehmer, die zu Beginn der Untersuchung einen Vitamin-D-Spiegel >50 ng/ml aufwiesen, reduzierte sich das Risiko für die Ausbildung einer Insulinresistenz im weiteren Verlauf auf 0,36 im Vergleich zu Teilnehmern, die zu Beginn einen Vitamin-D-Spiegel < 20 ng/ml hatten. Für diejenigen, die im Verlauf dieses Jahres einen Anstieg ihres Vitamin-D-Spiegels >30 ng/ml erreichten, reduzierte sich das Risiko einer Insulinresistenz auf 0,67 gegenüber Teilnehmern, deren Anstieg des Vitamin-D-Spiegels unter 10 ng/ml lag.
Aber auch bei bereits manifesten Diabetes Typ 2 hat eine Vitamin-D-Supplementation eindrucksvolle Effekte – wenn denn ausreichend hoch dosiert wird. Um diese Aussage zu überprüfen erhielten 100 Patienten mit Diabetes Typ 2 zwei Monate lang täglich 4.500 IE unter Kontrolle der Blutzucker- und HbA1c-Werte sowie verschiedener Lipidprofile. Nach zwei Monaten fand sich ein signifikanter Anstieg des mittleren Vitamin-D-Spiegels von 16,0 ng/ml auf 49,2 ng/ml und ein signifikanter Abfall der Nüchternblutzucker- und der HbA1c Werte. Patienten mit Vitamin-D-Spiegeln >61ng/ml zeigten signifikant niedrigere Werte für Gesamtcholesterin und LDL sowie höhere Werte für HDL. Bei weiblichen Diabetikern fand sich zusätzlich ein signifikanter Abfall der Triglyzeride.
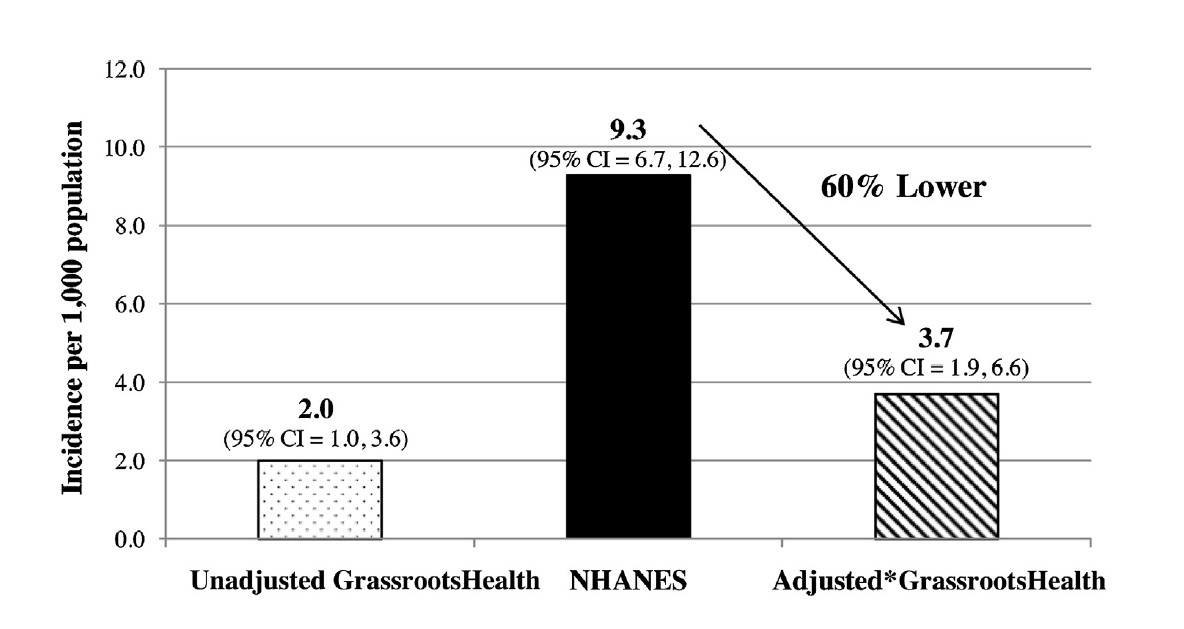 Abb. 4: Unterschiedliche Häufigkeit von Diabetes Typ 2 in Abhängigkeit vom Vitamin-D-Spiegel (Ein-zelheiten siehe Text) (Abb. aus McDonnell et al. 2016).
Abb. 4: Unterschiedliche Häufigkeit von Diabetes Typ 2 in Abhängigkeit vom Vitamin-D-Spiegel (Ein-zelheiten siehe Text) (Abb. aus McDonnell et al. 2016).
Der Einfluss von Vitamin D bei der Entstehung des Diabetes Typ 2 wird auch beim Vergleich von zwei großen amerikanischen Untersuchungsgruppen deutlich: die Laienorganisation Grassroothealth konnte dazu die Daten von 4.133 Mitgliedern zur Verfügung stellen. Diese wiesen unter regelmäßiger Supplementation im Mittel einen Vitamin-D-Spiegel von 41 ng/ml und eine Inzidenz für Diabetes Typ 2 von 3,7 Fällen auf 1.000 Einwohner auf. Die etwa gleich starke Vergleichsgruppe des amerikanischen National Health and Nutrition Survey (NHANES) mit 4.078 Teilnehmern zeigte einen etwa halb so hohen mittleren Vitamin D-Spiegel von 22 ng/ml und eine mehr als doppelt so hohe Diabetesinzidenz von 9,3 Fällen auf 1000 Einwohner (Abb. 4).
Vitamin D und Krebs
Nach anfänglichen Zweifeln steht inzwischen die außerordentliche Bedeutung von Vitamin D für die Entstehung zahlreicher bösartiger Tumore fest. Bereits die initiale Fehlentwicklung in der einzelnen Zelle wird von Vitamin D genauso gebremst wie die Vermehrung dieser bösartigen Zellen. Sollte diese Einwirkung nicht reichen, fördert Vitamin D die Selbstzerstörung (Apoptose) der betroffenen Zellen. Ferner wird die Fähigkeit zur Bildung neuer Blutgefäße unterdrückt, die der Tumor dringend für seine Ernährung braucht und letztlich wird sogar eine Metastasierung des Tumors gebremst. Besonders sensibel für Vitamin D sind gerade die häufigen bösartigen Tumoren des Dickdarms bei beiden Geschlechtern und die Tumore der weiblichen Brust. Hier zeigen Metaanalysen, d.h. die Zusammenfassung mehrerer unabhängiger Studien, eine Reduktion des Risikos einer Tumorentstehung um etwa 50- 70 % und für eine Metastasierung um 50 %.
Auch im Zusammenhang mit der Tumorentstehung wurde eine evidenzbasierte (d. h. wie eine Pharmastudie) Untersuchung mit Vitamin D durchgeführt: prospektiv, doppelblind, Placebo-kontrolliert und randomisiert. Das primäre Beobachtungsziel war die Entwicklung einer Osteoporose. Dazu wurden 1.100 I.E. Vitamin D und 1.400 mg Kalzium einer Gruppe von rund 1.100 Frauen verabreicht und mit einer Kontrollgruppe verglichen. Zusätzlich wurde geprüft, wie viele Karzinomfälle in beiden Gruppen auftraten. Nach vier Jahren war die Krebshäufigkeit in der behandelten Gruppe gegenüber der Placebo Gruppe um rund 80 % reduziert.
Aber selbst, wenn der Tumor bereits nachgewiesen und operiert ist, lohnt es sich, auf einen guten Vitamin-D-Spiegel zu achten. Kanadische Wissenschaftler haben Patientinnen mit einem bösartigen Brusttumor zehn Jahre nach der Diagnose weiter betreut. Sie fanden heraus, dass ein Vitamin-D-Mangel die Wahrscheinlichkeit für eine Metastasierung in diesem Zeitraum verdoppelte und die Wahrscheinlichkeit um 75 % erhöhte, an diesem Tumor zu versterben. Diese erste Beobachtung wurde inzwischen durch drei weitere Veröffentlichungen mit vergleichbaren Ergebnissen bestätigt.
Empfehlungen für die Praxis:
Angesichts des weit verbreiteten Vitamin-D-Mangels in der Bevölkerung bietet sich als einfachste Maßnahme eine generelle Verabreichung von pharmazeutisch hergestelltem Vitamin D als Nahrungsergänzung an. Damit entfällt auch der Streit mit den Dermatologen in Bezug auf die Entstehung von Hauttumoren durch eine zusätzliche oder intensivere Besonnung. Allerdings sollte dabei nicht vergessen werden, dass das Sonnenlicht vielfältige weitere positive Wirkungen auf unseren Körper hat. Es bleibt zu hoffen, dass sich diese Erkenntnis auch in der Dermatologie durchsetzen wird. Vor Beginn einer Supplementation ist es hilfreich, den Vitamin-D-Spiegel im Blut zu bestimmen, da die zu erwartenden niedrigen Messwerte aus Skeptikern Betroffene machen, was die Compliance bei der Supplementation deutlich verbessert. Dabei genügt die Messung des „einfachen“ 25-OH Vitamin D, denn die Bestimmung des „aktiven“ Hormons 1,25-OH Vitamin D ist nicht nur doppelt so teuer, sondern erlaubt keine Aussage über die Vorratsspeicher im Körper und führt häufig zu Fehlinterpretationen.

Abb. 5: Zufuhr von Vitamin D in Form von Supplementen als einfache und wirkungsvolle Maßnahme zur Beseitigung des weit verbreiteten Vitamin-D-Mangels (Zeichnung P. Ruge, Copyright Akademie für menschliche Medizin).
Als Faustregel gilt, dass die Initialzufuhr von 1o.000 IE Vitamin D täglich den Spiegel im Blut um etwa 1 ng/ml anhebt. Wer als U-Boot Fahrer arbeitet oder wie ein Grottenolm lebt, also selbst kein Vitamin in seiner Haut bildet, benötigt daher initial 35.000 IE Vitamin D an 7 Tagen und etwa 2.800 IE Vitamin D, um auf einen Referenzwert von 30-40ng/ml zu halten. Dies gilt aber nur bei einem normalen Körpergewicht von etwa 70 kg, denn das fettlösliche Vitamin verteilt sich bei übergewichtigen Menschen bevorzugt im Fettgewebe. Insbesondere bei stark übergewichtigen Personen ist also eine gewichtsabhängige Korrektur der verabreichten Dosis empfehlenswert. Wer sich im Sommer häufig im Freien aufhält und dabei genügend nackte Haut zeigt (ohne Sonnenschutzmittel) braucht entsprechend weniger Supplement. Sonnenbrände sind allerdings auf alle Fälle zu vermeiden, sodass man sich bei absehbar längerer Exposition (mehr als 15-20 Minuten, je nach Hauttyp) mit Sonnencreme oder besser noch mit Kleidung schützen sollte.
Einige Monate nach Therapiebeginn empfiehlt sich eine Überprüfung des Vitamin-D-Spiegels im Blut, um zu schauen, ob die Behandlung zum gewünschten Ergebnis geführt hat. In Abhängigkeit vom Ergebnis lässt sich dann das therapeutische Vorgehen individuell korrigieren. Wer es sich leisten kann, sollte sein Vitamin-D-Spiegel im Frühjahr und im Herbst überprüfen, dann weiß er im Frühjahr, ob er mit seinem Konzept gut durch den Winter gekommen ist und im Herbst sagt der Wert, ob seine Strategie für den Sommer gepasst hat. Eine Überdosierung ist extrem selten, da Vitamin D zum Glück eine große therapeutische Breite hat. So müsste man mehrere Wochen lang 40.000 IE täglich einnehmen, um in den toxischen Bereich zu kommen. Um bei unklaren Symptomen eine Vitamin-D- Überdosierung auszuschließen, genügt in der Regel die preiswerte Bestimmung des Kalziumwertes im Serum, denn die Hyperkalzämie ist die gefürchtete Komplikation der Überdosierung.
Abschließend noch ein Wort zur Durchführung der Supplementation. Grundsätzlich ist es ohne Bedeutung, ob die benötigte Vitamin-D-Menge als Tablette oder in einer öligen Lösung zugeführt wird. Wichtig ist jedoch die Einnahme zu einer fettreichen Mahlzeit, da ansonsten im Darm das fettlösliche Vitamin D nicht aufgenommen wird. Offensichtlich reicht auch der kleine Tropfen Öl in den öligen Lösungen nicht aus, um die Resorption im Darm anzuregen. Und ein weiterer Aspekt ist wichtig: eine regelmäßige, tägliche Zufuhr ist einer Gabe von Vitamin D im Intervall (wöchentlich oder gar monatlich) überlegen. Dies gilt auch, wenn der resultierende Spiegel im Blut identisch ist. Die Ursache hierfür ist offensichtlich die Tatsache, dass am Tag der Zufuhr das Sonnenhormon frei im Blut verfügbar ist und in die Zellen diffundieren kann, um dort seine Wirkung zu tun. Am nächsten Tag wird es – wie alle anderen Hormone – an ein Transportglobulin gebunden und steht dann nicht mehr in so reichlichem Maße zur Verfügung. Dieser Zusammenhang wurde durch die Ergebnisse zahlreicher Untersuchungen belegt.
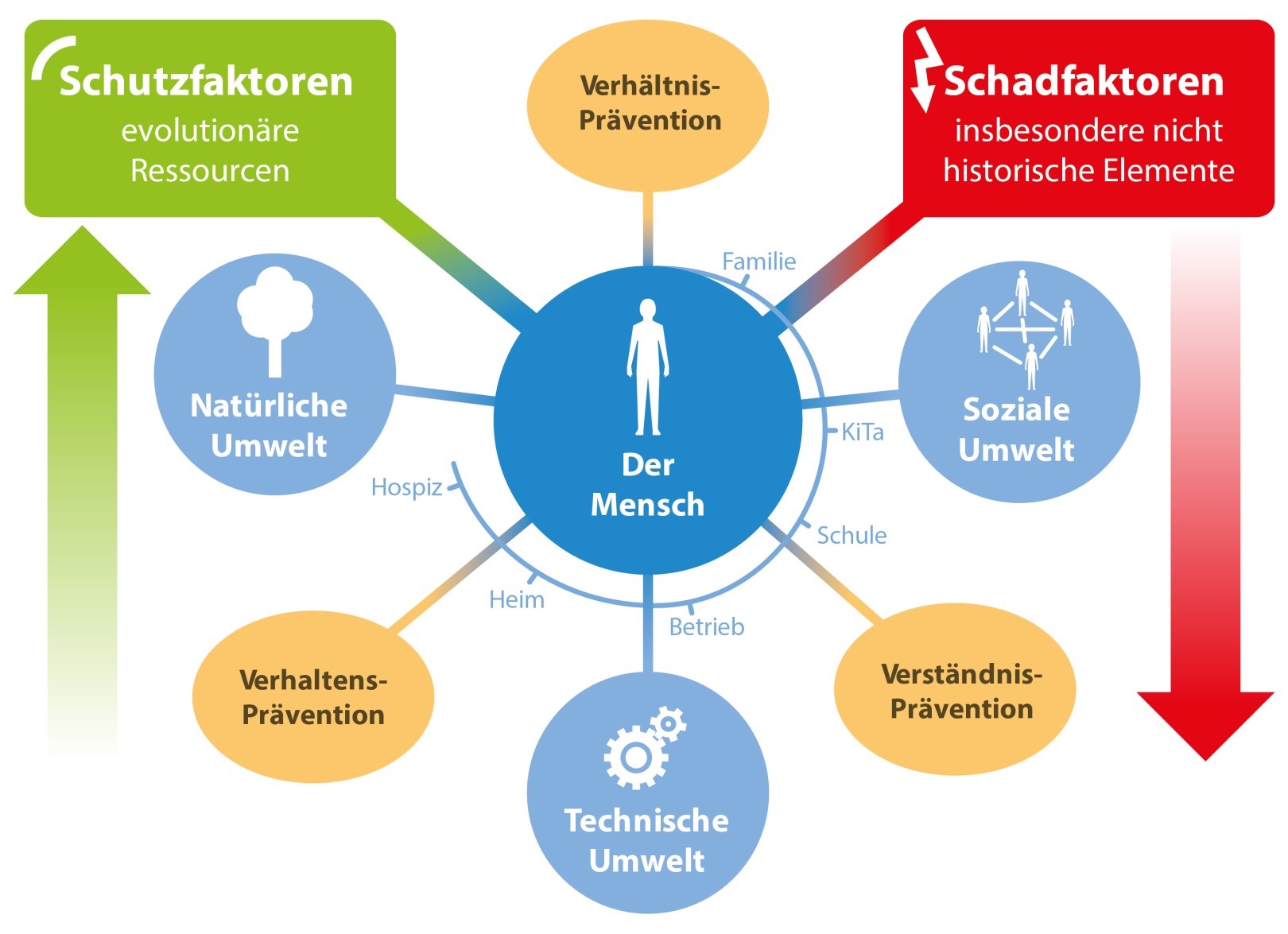
Abb. 6: Regionales Gesundheitsmanagement zur Reduzierung von Schadfaktoren in der modernen Umwelt und zur verbesserten Versorgung der Menschen mit den notwendigen Ressourcen in allen Lebenswelten – sozusagen von der Wiege bis zur Bahre (Emde Grafik; Copyright Akademie für Menschliche Medizin).
Vitamin D als wesentlicher Bestandteil der multifaktoriellen „Spitzen-Prävention“
Wie bereits am Anfang des Artikels erwähnt, ist nicht eine einzelne Ursache verantwortlich für die Ausbildung der jeweiligen Zivilisationserkrankung. Vielmehr sind multiple Faktoren an ihrer Entstehung beteiligt. Daher ist es wichtig, sich der persönlichen Risikofaktoren und Ressourcen bewusst zu werden, um erstere zu reduzieren und letztere zu vermehren. Im Bereich der Ernährung passt das LCHF-Konzept ideal zu dieser Philosophie. Allerdings, so bedeutend eine gesunde, artgerechte Ernährung auch sein mag, sie muss eingerahmt werden von weiteren, ebenfalls für unsere Gesundheit bedeutenden Maßnahmen. Exakt dies ist das Ziel der „Spitzen-Prävention“, die von der Akademie für menschliche Medizin (www.spitzen-praevention.de) in Zusammenarbeit mit der gemeinnützigen Deutschen Stiftung für Gesundheitsinformation und Prävention (www.dsgip.de) entwickelt wurde. Sie stellt die Basis dar sowohl für eine effiziente betriebliche Gesundheitsvorsorge als auch die Vision eines regionalen Gesundheitsmanagements. Letzteres umfasst alle Settings der Gesellschaft und schafft somit die Voraussetzung für ein gesundes Verhalten der Menschen in einer gesunden Umwelt (Abb. 6).
Galten Präventionsmaßnahmen jahrzehntelang generell als schwierig in der Praxis umzusetzen, so hat sich diese missliche Situation aktuell ganz wesentlich verbessert. Zum einen ist im Bereich der Ernährung durch das Zusammenbrechen der Fettdoktrin, die zum Kohlehydrat- und Zuckermissbrauch geführt hat, eine ganz neue Ausgangsbasis für die Ernährungsberatung geschaffen worden, so wie das von dem LCHF-Konzept beispielhaft umgesetzt wird. Aber auch in den Bereich der Bewegung ist Bewegung geraten. Hier gelangt in diesem Jahr erstmals eine hochmoderne technische Entwicklung zum Einsatz, die das Umsetzen der täglich benötigten Bewegungseinheiten erleichtert. Systrain, ein „virtueller Personal Trainer“ benötigt lediglich 4 m² Trainingsfläche und einen mehrmaligen Einsatz von etwa 10 Minuten pro Woche, um seine Nutzer rundum fit zu machen oder zu halten. Und dies mit einem selbst für einen Privathaushalt vertretbaren Investitionsaufwand. Einzelheiten dazu finden sich auf der Internet-Plattform der Gesund4You GmbH (www.gesund4you.org).
Mit den aufgezählten Beispielen (Ernährung, Bewegung und Sonnenhormon) verfügen wir somit über drei wirkungsvolle Maßnahmen des Lebensstils, die nicht nur chronische Krankheiten verhindern, sondern – wenn sie bereits eingetreten sind – sogar in ihrem Verlauf positiv beeinflussen oder gar beseitigen können. Ich lade Sie daher ein, sich nicht nur auf den genannten Plattformen diese umfangreichen Informationen anzuschauen und zukünftig regelmäßig abzurufen, sondern auch die mit großem Aufwand aufgebaute Akademie für menschliche Medizin und insbesondere die gemeinnützige Stiftung DSGIP, aktiv zu unterstützen.
Zusammenfassung
Ohne Übertreibung lässt sich feststellen, dass die neu nachgewiesenen Eigenschaften des Sonnenhormons vielfältige Perspektiven eröffnen – nicht nur bei zahlreichen chronischen Erkrankungen, sondern auch bei akuten Infekten. Ist Vitamin D nun der seit langem gesuchte Jungbrunnen? Nein, sicherlich nicht – jedoch auch kein neuer, bald vorübergehender „Hype“. Seine besondere und aktuelle Bedeutung erhält Vitamin D zum einen durch die neu entdeckten vielfältigen Hormonwirkungen auf unseren Körper und den unvermutet weit verbreiteten Mangel in der Bevölkerung. Hinzu kommt, dass die Beseitigung des Mangels einfach und kostengünstig möglich ist: Sonnenbaden kostet gar nichts (außer vielleicht einen Streit mit den übermäßig besorgten Kollegen von der Dermatologie) und eine Jahresdosis von pharmakologisch hergestelltem Vitamin D kostet in der Regel nicht einmal 50 Euro. Dieses „künstlich“ hergestellte Vitamin D ist identisch mit dem körpereigenen Vitamin D und führt daher auch zu weitgehend identischen Effekten im Körper. Allerdings gibt es zunehmend Hinweise, dass das breite Spektrum des Sonnenlichtes noch weitere positive Effekte in der Haut des Menschen auslöst. Die Gabe von Vitamin D kann daher die komplette Sonnenwirkung nicht völlig ersetzen, reicht jedoch offensichtlich aus, um in hohem Maße die Entwicklung chronischer Krankheiten zu vermeiden. Dies gilt insbesondere dann, wenn diese Maßnahme Bestandteil eines ganzheitlichen, multifaktoriellen Konzeptes wie die „Spitzen-Prävention“ ist.
Mehr zu diesem auch zukünftig aktuellen Thema des Sonnenhormons findet sich in der Monographie des Autors: „Vitamin D – das Sonnenhormon für unsere Gesundheit und der Schlüssel zur Prävention“. Das Buch kann über die von ihm gegründete, gemeinnützige „Deutsche Stiftung für Gesundheitsinformation und Prävention“ (www.dsgip.de) oder die Akademie für menschliche Medizin (www.spitzen-praevention.de) bezogen werden. Seit Ende letzten Jahres gibt es als neueste Initiative der Stiftung auch eine Internetplattform, auf der die umfassende Bedeutung des Sonnenlichtes für die Gesundheit der Menschen dokumentiert wird: www.sonnenAllianz.de.
Neugierig geworden?
LCHF Deutschland Akademie mit Herz und Verstand
Du möchtest mehr Informationen zur Ausbildung zum Vitamin D – Coach? Dann klicke hier:
Du möchtest nicht coachen, aber viele wertvolle Informationen zum selbst anwenden?
Du hast weitere Fragen? Kontaktiere uns gerne!

Anja Hess, Heike Schulz und Tina Vogel
www.LCHF-Deutschland.de und LCHF Deutschland Akademie, Facebook, Instagram und YouTube
Titelbild und Bild im Text: Canva







Markus Schaufler 24. Dezember 2020
Sehr guter Artikel! Gut recherchiert und aufbereitet …
Gnubbel 5. August 2025
Da kann ich meinem „Vorredner“ nur beipflichten: Dieser Artikel ist auch in meinen Augen ein sehr wichtiger und wirksamer Schlag gegen den Hexenwahn, den viele Medien immer noch über den Vitaminen und besonders dem Vitamin D ausbreiten. Haben die sich eigentlich schon mal überlegt, dass sie sich damit mitschuldig an unnötigem Leid und Tod vieler Menschen machen? Gerade in der Corona-Zeit war das ja ein brandheißes Thema, und es sträubt sich mir das Gefieder, wie an offizieller Stelle damit umgegangen wurde: https://web.archive.org/web/20200510135236/https://www.heise.de/tp/features/7-Cent-oder-Lockdown-4717962.html?seite=all – dass dieser Artikel bei Telepolis schon nach wenigen Wochen gelöscht wurde, unterstreicht dies noch zusätzlich.
Doch zurück zu LCHF-Deutschland: Ein so wertvoller Artikel kann aber sicherlich auch noch einige kleine, aber wichtige Ergänzungen vertragen: Es wurde ja schon die Bestimmung des Vitamin-D-Status über den Kalziumwert im Serum erwähnt. Ja, es stimmt: Vitamin D fördert Kalzium aus dem Darm ins Blut, und wenn es dort bleibt, kann es bei entsprechend hoher Dosierung im Zusammenwirken mit den mit der Nahrung aufgenommenen Oxalaten zu Nierensteinen führen. Deshalb sollte Vitamin D immer zusammen mit Vitamin K2 eingenommen werden, welches das Kalzium aus dem Blut in Knochen und Zähne leitet, also dorthin, wo es benötigt wird, und damit das Problem mit den Nierensteinen gleich mit aus der Welt schafft.
Ein weiterer Mikronährstoff, der nicht vergessen werden sollte, ist Magnesium, das neben einer Vielzahl anderer positiver Effekte ein regelrechter Booster für das Vitamin D ist. Während die empfohlene Tagesdosis beim K2 etwa 200 Mikrogramm beträgt, scheiden sich beim Magnesium die Geister. Aber hier ist eine Überdosierung so gut wie ausgeschlossen, denn was im Dünndarm nicht resorbiert werden kann, wird aus dem Dickdarm mit einem kräftigen Schuss entsorgt, sodass man noch eine Darmreinigung gratis dazubekommt. Es gibt da so eine Faustregel, dass die Mindestmenge von 400 Milligramm elementarem(!) Magnesium pro Tag nicht unterschritten werden sollte (wer diese nicht verträgt, sollte dringend einmal seine Schilddrüse untersuchen lassen), den oberen Wert setzt die „Durchfallgrenze“, die man ruhig einmal austesten sollte.
Zur Dosierung des Vitamin D gehen die Meinungen extrem auseinander. Fest steht aber, dass die Aufschrift auf den Packungen, dass 1.000 IE nicht überschritten werden dürfen, ins Reich der Ammenmärchen gehört (https://www.strunz.com/news/vitamin-d-die-blamage-des-jahrhunderts.html). Ich nehme seit Jahren täglich 15.000 IE und kriege meinen Status damit gerade mal auf 60 – eine wirksame Krebsprävention fängt nach Meinung der Experten bei etwa 80 an. Nun gut, diese Dosierung ist sicherlich auch meinem BMI geschuldet, aber wenn man seinen Status engmaschig überprüfen lässt, kann man nach meinem Dafürhalten auch mit 10.000 IE täglich nicht viel falsch machen. Meine Frau hatte ihre Dosis vor einigen Jahren auf besagte 10.000 IE reduziert, nachdem man bei ihr einen Status von über 120 festgestellt und der Arzt ihr gesagt hatte, dass dieser keine Vorteile mehr bringe.
Zum Preis des Vitamin D möchte ich noch anmerken, dass ich nicht weiß, wie die erwähnten 50 Euro pro Jahr zustande kommen. Ich habe jedenfalls ein Fläschchen mit 1.750 Tropfen à 5.000 IE für 15 Euro erstanden, das bei meiner Tagesdosis von drei Tropfen ganze 583 Tage reicht. Somit komme ich auf einen Preis von 9,40 Euro pro Jahr (zusammen mit meiner Frau auf etwas über 15 Euro). Wem seine Gesundheit das nicht wert ist, dem ist auch nicht mehr zu helfen.
Margret Ache 5. August 2025
Vielen Dank, Ergänzungen heißen wir stets willkommen.